 Qu’est-ce qu’une MAV cérébrale ?
Qu’est-ce qu’une MAV cérébrale ?
Une Malformation ArtérioVeineuse (MAV) cérébrale est une malformation vasculaire entre les veines et les artères du cerveau. Les artères communiquent avec les veines par l’intermédiaire d’un amas de vaisseaux anormaux, appelé « nidus » ; cela provoque un court-circuit (« shunt« ) entre les veines et les artères. La pression dans le sang dans ce nidus étant alors anormalement élevée, elle augmente le risque de rupture, donc d’hémorragie. Cette hémorragie peut provoquer des lésions cérébrales, lesquelles auront un impact plus ou moins important sur les fonctions corporelles (hémiparésie, paralysie, etc. …).
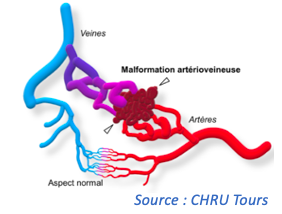
Pour un patient, le risque que sa MAV saigne se situe environ entre 1% et 4% chaque année ; il peut être plus élevé lorsque le sujet est jeune. De plus, une personne qui a déjà connu un premier épisode d’hémorragie aura l’année qui suit l’hémorragie un risque doublé, puis reviendra progressivement à un pourcentage plus classique.
Epidémiologie :
- Prévalence des MAVc ≈ 1/5000 à 1/10000
- Définition maladie rare : Prévalence < 1/2000
- Risque de complication hémorragique majeure (toutes MAVc et tous grades confondus / grandes variations interindividuelles)
- Non rompues : 2-3% par an
- Rompues : 4-8% par an
- Pic chez l’adulte jeune : 30-40 ans
 « Qu’est-ce qu’une MAV cérébrale adulte ? »
« Qu’est-ce qu’une MAV cérébrale adulte ? »
 Comment découvre-t-on une MAV cérébrale ?
Comment découvre-t-on une MAV cérébrale ?
Dans la moitié des cas, c’est une première hémorragie qui va mettre en évidence une MAV chez un patient.
Dans d’autres cas, certains patients peuvent présenter des signes révélateurs, comme des crises d’épilepsie ou un déficit neurologique moteur ou neuropsychologique.
Parfois, et ce de plus en plus souvent, une MAV peut être découverte de façon fortuite, au décours d’un scanner ou d’une IRM réalisés pour une autre raison.
 « Quels sont les principaux symptômes des MAV ? »
« Quels sont les principaux symptômes des MAV ? »
 Quels sont les examens pratiqués ?
Quels sont les examens pratiqués ?
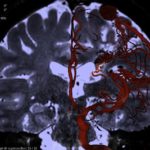
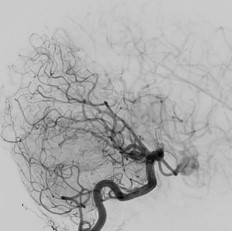
L’IRM est l’examen principal qui va permettre le diagnostic.
Une fois le patient pris en charge chez un spécialiste de ce type de pathologie, une artériographie cérébrale sera réalisée, afin de décider de la meilleure prise en charge thérapeutique si elle a lieu d’être, à moins qu’une abstention thérapeutique ne soit décidée selon le cas du patient, le type de malformation vasculaire, sa localisation, et la façon dont elle est construite (son architecture).
Une fois que le traitement aura été réalisé, l’artériographie et l’IRM seront les examens qui permettront de suivre l’efficacité du traitement ; ce sont aussi ceux qui pourront attester de sa guérison.
Comment se passe une IRM cérébrale ?
 « Comment se passe une artériographie ? »
« Comment se passe une artériographie ? »
 Quels sont les traitements possibles ?
Quels sont les traitements possibles ?
Il existe plusieurs types de traitements, lesquels peuvent être proposés seuls ou combinés.
Chaque situation est discutée de façon collégiale entre médecins spécialistes, afin de proposer au patient la meilleure option qui soit.
Le but du traitement est, selon les cas et le type de MAV (taille, localisation), de faire réduire, voire disparaître, la malformation.
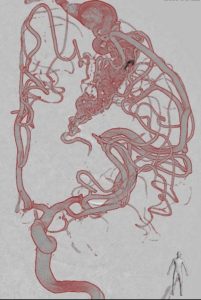
![]() L’embolisation : technique réalisée par voie endovasculaire, qui consiste, après ponction artérielle fémorale et montée d’un cathéter jusque dans la circulation cérébrale, à boucher les vaisseaux anormaux dans le nidus en y injectant un embol liquide (colle acrylique, substance non-adhésive…) et en respectant bien entendu la vascularisation cérébrale normale de voisinage. Cette procédure se fait sous contrôle radiologique par rayons X dans une salle d’angiographie.
L’embolisation : technique réalisée par voie endovasculaire, qui consiste, après ponction artérielle fémorale et montée d’un cathéter jusque dans la circulation cérébrale, à boucher les vaisseaux anormaux dans le nidus en y injectant un embol liquide (colle acrylique, substance non-adhésive…) et en respectant bien entendu la vascularisation cérébrale normale de voisinage. Cette procédure se fait sous contrôle radiologique par rayons X dans une salle d’angiographie.
Cette technique peut nécessiter une ou plusieurs séances. Si l’éradication complète n’est pas obtenue par l’embolisation, on peut combiner la prise en charge thérapeutique par de la chirurgie ou de la radiochirurgie.
Bien que très organisé, ce traitement comporte des risques, qui même faibles, existent néanmoins. Ils peuvent être liés à l’anesthésie générale de façon rare, mais sont parfois hémorragiques (rupture de la MAV pendant l’intervention ou dans les heures et les jours qui suivent du fait des changements circulatoires induits par l’occlusion des vaisseaux pathologiques) ou ischémiques (lors du geste, autour de la malformation).
L’embolisation se verra adjoindre un traitement médical pendant quelques jours après le geste, sous forme d’antalgiques en cas de douleurs, de corticoïdes pour limiter l’effet inflammatoire de la polymérisation de la colle, d’anticoagulants en fonction des modifications de la circulation veineuse.
 « MAV : qu’est-ce qu’une embolisation ? »
« MAV : qu’est-ce qu’une embolisation ? »
 « Place actuelle du traitement endovasculaire dans la prise en charge des MAVc chez l’adulte »
« Place actuelle du traitement endovasculaire dans la prise en charge des MAVc chez l’adulte »
![]() La neuro(ou micro)-chirurgie : technique plus invasive mais qui a pour but l’ablation complète et définitive de la MAV.
La neuro(ou micro)-chirurgie : technique plus invasive mais qui a pour but l’ablation complète et définitive de la MAV.
Ce traitement n’est possible que si la lésion ne dépasse pas un certain volume et n’est pas profondément située dans le cerveau. Ce traitement peut toutefois être appliqué en urgence dans certains cas d’hémorragie importante.
Les risques de ce traitement sont ceux liés à une intervention chirurgicale, mais aussi hémorragiques (lié à la malformation) ou encore neurologique, du fait de son emplacement dans le cerveau.
 « MAV : Comment se passe une intervention de neurochirurgie ? »
« MAV : Comment se passe une intervention de neurochirurgie ? »
 « Quelles chirurgies sont effectuées pour traiter les MAV ? »
« Quelles chirurgies sont effectuées pour traiter les MAV ? »
![]() La radiochirurgie stéréotaxique: Elle peut être de type Gamma Knife, CyberKnife ou Linac selon la technique utilisée. Elle consiste en une seule séance d’irradiation où les rayons vont être concentrés, focalisés sur la malformation elle-même en respectant le cerveau environnant. Ce traitement est de ce fait en général proposé pour les malformations de petite taille. Cette radiothérapie crée une réaction inflammatoire sur les vaisseaux qui ont été ciblés, qui se fait de façon progressive : les bénéfices de ce traitement sont le plus souvent constatés après un délai de 2 ou 3 ans.
La radiochirurgie stéréotaxique: Elle peut être de type Gamma Knife, CyberKnife ou Linac selon la technique utilisée. Elle consiste en une seule séance d’irradiation où les rayons vont être concentrés, focalisés sur la malformation elle-même en respectant le cerveau environnant. Ce traitement est de ce fait en général proposé pour les malformations de petite taille. Cette radiothérapie crée une réaction inflammatoire sur les vaisseaux qui ont été ciblés, qui se fait de façon progressive : les bénéfices de ce traitement sont le plus souvent constatés après un délai de 2 ou 3 ans.
Ce traitement peut être responsable de la formation d’un œdème cérébral dans les mois qui suivent le traitement qui nécessitera un traitement médical par corticoïdes parfois, voire une chirurgie.
 « Traitement des MAV cérébrales par radiochirurgie »
« Traitement des MAV cérébrales par radiochirurgie »
![]() Dans un certain nombre de cas, comme par exemple si la MAV n’a jamais saigné et est asymptomatique, l’option proposée pourra être l’abstention thérapeutique, c’est-à-dire qu’aucun geste ne sera réalisé, seule une surveillance de la malformation, le plus souvent par IRM, sera proposée.
Dans un certain nombre de cas, comme par exemple si la MAV n’a jamais saigné et est asymptomatique, l’option proposée pourra être l’abstention thérapeutique, c’est-à-dire qu’aucun geste ne sera réalisé, seule une surveillance de la malformation, le plus souvent par IRM, sera proposée.
 « Annonce diagnostique et prise en charge médicale des MAV cérébrales non rompues »
« Annonce diagnostique et prise en charge médicale des MAV cérébrales non rompues »
 Quelle surveillance est proposée aux patients porteurs d’une MAV cérébrale ?
Quelle surveillance est proposée aux patients porteurs d’une MAV cérébrale ?
Une surveillance régulière par IRM couplée à des examens neurologiques vérifiant l’état clinique du patient sont souhaitables, de façon à pouvoir évaluer les répercussions même minimes de la MAV qui pourraient survenir au fil du temps.
 Quels sont les conseils / recommandations que l’on donne aux patients porteurs d’une MAV cérébrale ?
Quels sont les conseils / recommandations que l’on donne aux patients porteurs d’une MAV cérébrale ?
Cela dépend du mode de révélation de la MAV. Si celle-ci est asymptomatique, il n’y a pas de restriction particulière. En cas d’épilepsie, ce sont les restrictions propres à l’épilepsie qui s’appliquent. Ces points seront toujours discutés avec le médecin spécialiste prenant en charge la MAV au cours de la consultation qu’il aura avec le patient.
 « Comment vivre avec une MAV au quotidien ? »
« Comment vivre avec une MAV au quotidien ? »
 Spécificité de prise en charge des MAV cérébrales
Spécificité de prise en charge des MAV cérébrales
Accouchement / Grossesse ; Activité physique ; Anesthésie ; Antithrombotique : antiagrégants et anticoagulants ; AVC, AIT et déficit neurologique ; Céphalées ; Chirurgie ; Coloscopie / Fibroscopie ; Epilepsie ; Examens d’imagerie ; Hémorragie cérébrale :
Document Orphanet : Bonnes pratiques en cas d’urgence – MAV cérébrale
 MAV cérébrales et activité sportive
MAV cérébrales et activité sportive
Présentation MAV cérébrales et sport (Hôpital Bicêtre, APHP, Paris – octobre 2024)




